みなさんこんいちは。脳梗塞リハビリMe:RIZE(ミライズ)理学療法士の城内洋人です。
今日は、最近、我々ミライズのクライアント様にも増加中の小脳梗塞の前兆と発症時の対処法、効果的なリハビリについて、お話できればと思います。よかったら最後までお付き合いください。
ではまず、小脳の役割についてお話していきますね。
小脳(cerebellum)は「小さな脳」と呼ばれ、主に運動調節、バランス機能、姿勢制御を担いますが、最近の研究では学習・記憶・認知機能や情動にも関与していることが分かってきています。
〇 1. 小脳の基本構造と解剖
位置・外見:脳の後下方、脳幹の上部に位置し、左右の半球と中央の虫部(vermis)から構成され、全体は畝(しわ)が密集した形状をしています。
葉の構成:前葉・後葉・片葉小節葉(=生理的には「原小脳」における前庭機能)に分けられます。
機能領域:
前庭小脳(flocculonodular lobe):平衡・眼球運動を統合。
旧小脳(脊髄小脳):姿勢・体幹・歩行の調節を担当。
新小脳(大脳小脳):手足の精密な運動制御、運動学習や認知処理に関与。
〇 2. 小脳の主な役割
a) 運動調整とバランス保持
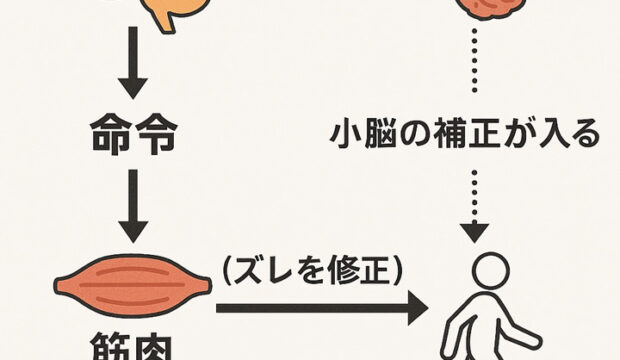
深部感覚情報(筋肉・関節)と大脳からの運動指令を比較し、動作の誤差を補正することで、滑らかで精密な動きを実現します。
立位・歩行時の姿勢安定も視覚や前庭入力と連携して維持します。
b) 運動学習(手続き記憶)
自転車や泳ぎなど繰り返しによる習得を支える脳部位で、シナプスの可塑性(LTD/LTP)によって運動パターンを記憶します。
c) 認知・情動プロセスへの関与
近年の研究で言語、注意力、情動制御、さらには学習・予測的認知機能にも関与することが明らかになってきました。
〇3. 小脳が損傷されたときに起こる症状
同側の運動失調(ataxia):歩行不安定、体幹バランスの低下。
小脳性構音障害:ろれつが回りにくい。
眼振、意図性振戦:目的の運動時に手や頭が震える。
高速交替運動障害(dysdiadochokinesis):素早く交互に動く動作が苦手に。
認知・情動面では注意障害や思考の柔軟性低下などが現れることも。
〇まとめ
要素 内容
・ 構造 小脳半球、虫部、3つの葉に分かれる
・ 主な機能 運動調整・バランス維持・運動学習
・ 高次機能 言語・認知・情動の協調にも関与
・損傷時 運動失調・眼振・認知障害 など
〇 解説のポイントまとめ
姿勢・運動を細かく補正し、滑らかで調和の取れた身体運動を可能にする器官です。
習得運動(自転車・泳ぎなど)を記憶・統合することで、反復による動作向上に貢献します。
さらに、言語・情動・認知の領域でも役割が広がっていることが、最新研究で示されています。
次に小脳梗塞の前兆(警戒すべき初期症状)について、詳しく解説します。
前兆とは?
小脳梗塞の初期には「一過性脳虚血発作(TIA)」が起こることがあり、一時的に小脳や脳の血流が不足することで軽度の症状が現れ、自然に回復します。ただし、このTIAを「大事ない」と見過ごすと、その後3ヶ月以内に15~20%の人が脳梗塞を発症し、その半数は数日以内に起こると報告されています。
初期症状の特徴
- めまい・ふらつき
回転性のめまいやふらつき、立ちくらみの強い感覚がしばしば見られます。
初期症状として最も多く(およそ75%)、吐き気や嘔吐を伴うこともあります。
- 運動失調(Ataxia)
手足がぎこちなく、細かい動作がしにくくなる。
歩くときに片側に傾いたり、真っすぐ歩けなかったりすることがあります。
- 構音障害・言語異常
ろれつが回らず、酔っぱらったような発声になる。
顔の筋力が弱る「顔面麻痺」を伴うケースもあります。
〇視覚や眼球運動の異常
物が二重に見えたり、視界がぼやける「複視」。
姿勢調整に不可欠な眼球運動への影響もあります。
〇嘔気・頭痛
特にめまいと連動して、強い嘔気・頭痛を訴える人が多いです。
BE FASTで見抜く脳卒中サイン
TIAも含む脳卒中の早期発見には、以下のチェック法が有効です:
B(Balance):突然のバランス喪失(ふらつき)
E(Eyes):視界の喪失・変化
F(Face):顔の片側が下がる、非対称になる
A(Arms):片腕が上がらない・力が入らない
S(Speech):ろれつが回らない、言葉が出にくい
T(Time):どんな小さな症状でも、すぐに医療機関へ
〇もし気になったら…
「いつもと違う」「ふらつきが続く」「ぴたりと回復しない」と感じたら、迷わず早めに脳神経外科・内科へ。
軽症に思えても、「大丈夫かもしれない」は命取りになることもあります。
〇日常での注意ポイント
小脳梗塞やTIAは見逃されやすく、再発率も高い。
特にめまい・ふらつき・構音障害・複視が組み合わさると、優先的に評価すべき状態。
これらが一時的に収まっても、3ヶ月以内に本格的な脳梗塞に進行する例があることを理解しておきましょう。
〇まとめ
ポイント 内容
前兆 一過性脳虚血発作(TIA)として一時的症状
主な症状 めまい、ふらつき、吐き気、運動失調、構音障害、視覚障害
BE FAST 危険サインを早期察知する有用なチェック法
対応 少しでも異常を感じたら、救急相談・受診を優先
早期の対処で後遺症を防ぎやすくなります。不安な症状を感じた際は、一刻も早く専門医の診察を受けることが何より大切です。
次に小脳梗塞発症時の対応についてになります。
小脳梗塞が発症した(疑われる)場合、“時間が命” です。迅速な対応が、後遺症の軽減や命の維持につながります。
〇 発症時の緊急対応手順
- すぐに救急車(119番)を呼ぶ
「めまい・ふらつき・言葉の障害・嘔気」などの症状が現れたら、迷わず119番通報。また、意識やバランスが急に悪くなっても同様です。 - 安静を保つ
患者を無理に動かさず横にする。転倒防止や脳幹圧迫のリスクを減らします。
嘔気がある場合は誤嚥の怖れがあるため、飲食・水分摂取は控えましょう。
- 発症時間を正確に伝える
救急隊・病院への到着時に、最初に症状が出た時間を必ず伝えてください。t‑PA(血栓溶解療法)は発症から4.5時間以内の投与が推奨されるため、治療の判断基準になります。 - 応急処置のポイント(家庭でできる対応)
頭を少し高くして安静に(心拍安定、脳浮腫軽減の効果あり)。
家族が同室にいる場合、会話を続ける・見守ることで不安軽減・意識変化の早期発見につながります。
〇 医療機関での急性期対応
- 画像検査(CT・MRI)
到着後早急にCTまたはMRIで梗塞の有無・脳幹圧迫・ヘルニア兆候などを確認。 - 血栓溶解療法(t-PA)または血管再開通治療
発症4.5時間以内なら、t‑PAを点滴で投与。
重症例では、機械的血栓回収(thrombectomy)が検討されます。
- 薬物療法:抗血小板・抗凝固
再発予防には、急性期にはアスピリンやクロピドグレルなどの抗血小板薬が使われ、心原性の場合は抗凝固薬を併用するケースもあります。 - 頭蓋内圧・脳浮腫対策
高血圧の管理、脳保護薬や脳浮腫対策を行い、意識障害や呼吸抑制などの合併症を防ぎます。
CTで水頭症や脳幹圧迫があれば、脳室ドレナージや開頭減圧術が適応になります
〇対応の流れ
ステップ 家庭・119隊 病院
1 救急車を呼ぶ、安静、水分控える 画像診断(CT/MRI)で梗塞診断
2 発症時間を正確に伝達 t‑PA、血栓回収など検討・実施
3 観察し続ける(意識・呼吸など) 抗血小板/抗凝固療法、脳浮腫対策
4 安全な環境を確保 必要ならドレナージ/減圧手術
〇なぜ早い対応が重要なのか?
急性期に早く治療を始めるほど、後遺症の軽減・機能改善の可能性が向上します。t‑PAでは発症〜4.5時間以内の投与が効果的とされています。
小脳梗塞では脳幹圧迫やヘルニアに至る危険性が高く、外科的処置が必要になる場合もあり、早期から全身管理が欠かせません。
〇 結論
小脳梗塞が疑われる症状が起きたら、「すぐ119番」→「安静」→「発症時間を伝える」 を徹底し、搬送先で迅速な画像診断とt‑PAなどの治療を開始することが、重度後遺症を防ぐ最短かつ最善の道です。
次に小脳梗塞における効果的なリハビリテーションについてです。
小脳梗塞後のリハビリは、神経可塑性を促し、機能回復を最大化するために、継続したアプローチと複合的な訓練が不可欠です。以下に、効果的なリハビリの要点を段階ごとに整理しました。
1.リハビリの目的と効果メカニズム 神経可塑性(ニューロプラスティシティ)を活性化し、新たな運動経路を形成することを目指す。理学療法での継続的な運動がその鍵です。
運動失調・バランス障害・構音障害など、小脳の損傷に由来する多様な後遺症に対して、身体機能と日常生活動作(ADL)の両面から回復を支援します。
2.主なリハビリ技術とアプローチ
a) フレンケル体操
目で動きを確認しながら、筋協調性を視覚フィードバックで再学習する方法。
座位〜立位へ段階的に進め、運動機能の再獲得を目指します.
b) バランストレーニング
伝い歩き、片足立ち、スクワットなど。
必要に応じて杖や重り、包帯で感覚入力を補強し、安全性を確保します.
c) 装具・補助用具を活用
T字杖、ロフストランドクラッチなどで歩行訓練を補助。
転倒リスクを減らしつつ自主性を促します。
d) 環境調整
自宅や施設に手すり・バリアフリー整備を行い、移動やADL習得時の安全性を高めます。
3.最新の補助的治療法
非侵襲的脳刺激法(NIBS):経頭蓋TMSやtDCSを使用し、歩行やバランス、嚥下機能、構音、認知にも効果が期待されています。
針治療・リモート筋電図誘導など、神経可塑性をさらに高める手法も研究段階ですが有望視されています。
4.段階的リハビリプロセスの流れ
急性期(発症〜数週)
安静後、寝返り・起坐訓練へ。フレンケル体操で筋協調を再学習。
回復期(数週間〜数ヶ月)
座位・立位・歩行バランスの強化。杖や重りを使った訓練開始。
維持期・在宅訓練(数ヶ月以降)
階段・坂・買い物など実生活に向けた動作訓練。
環境調整、社会復帰支援(福祉用具、職場対応など)に移行
5.リハビリ継続の要点とサポート
開始時期と継続の両方が重要:早期開始で固定化を防ぎ、長期的に続けることで生活の質(QOL)向上につながります。
心理的支援を並行:構音障害や摂食障害などの影響から感じる心理的ストレスを軽減する取り組みも重要です。
まとめ
フレンケル体操・バランス訓練・装具活用・環境調整が基本。
NIBS(TMS/tDCS)などの先端技術も有望。
早い開始と継続的な支援、心理的フォローが回復の鍵です。
いかがでしたでしょうか?
回復への道のりは、簡単ではありませんが、積み上げたその先に皆様にとって新しい未来が昇ることを心から願っています。
株式会社エイジエル
脳梗塞リハビリMe:RIZE
城内 洋人

【脳梗塞リハビリミライズとは】
奈良や大阪を中心に脳卒中などのリハビリにお困りの方々へ自費リハビリを提供している理学療法士を中心としたオーダーメイドのリハビリ施設です。
またボツリヌス療法の第一人者である勝谷将史医師に定期的に起こし頂き、脳卒中特有の筋肉のこわばりを軽減させるボツリヌス療法や装具外来をサービスの一つに持ち、医師の指示の下、安全にリハビリを受けることが可能なリハビリ施設でもあります。
リハビリが必要な方へ
必要な時、必要なだけ我々はリハビリをご提供いたします。
ミライズはあなたの未来を諦めません!
無料体験実施中です。
お問合せお待ちしております。
![脳梗塞リハビリMe:RIZE[ミライズ] 脳梗塞リハビリMe:RIZE[ミライズ]](https://nara-rihabiri.com/wp-content/uploads/2025/07/Me:RIZE_Text_Logo2.png)


-620x360.jpg)


-620x360.png)